È iniziato con uno sgradevole formicolio e prurito alle gambe dopo essere rimasto in piedi per 10 minuti. Poi, osservò come i suoi arti inferiori diventarono blu proprio davanti ai suoi occhi. Stava sperimentando un'acrocianosi, una raccolta di sangue nelle estremità che non lo aveva mai afflitto prima.
Secondo un recente caso di studio pubblicato su The Lancet, i medici hanno attribuito i sintomi dell’uomo di 33 anni, iniziati 18 mesi prima, ad un attacco di COVID-19 di cui aveva sofferto allora . Il suo caso fornisce nuove prove del fatto che il virus può causare una disautonomia duratura, ovvero una disfunzione del sistema nervoso autonomo, che gli esperti stanno solo iniziando a comprendere.
"Si è trattato di un caso eclatante di acrocianosi in un paziente che non l'aveva mai sperimentato prima dell'infezione da COVID-19", ha affermato il dottor Manoj Sivan, professore clinico associato e consulente onorario in medicina riabilitativa presso la Facoltà di Medicina dell'Università di Leeds. un comunicato stampa .
POT e COVID lungo
Al paziente anonimo era già stata diagnosticata la sindrome da tachicardia ortostatica posturale (POTS), una forma di disautonomia per la quale lo scolorimento blu-rossastro delle gambe può essere un sintomo, due mesi prima da un cardiologo. La POTS è un disturbo della circolazione sanguigna che provoca un aumento anomalo della frequenza cardiaca quando si passa dalla posizione seduta o sdraiata a quella in piedi, che può anche portare a vertigini, svenimenti e affaticamento.
La POTS è una condizione relativamente rara, che colpisce circa 500.000-1 milione di persone negli Stati Uniti. Viene diagnosticata più comunemente nelle donne tra i 15 e i 50 anni , ma può verificarsi in persone di qualsiasi età e sesso.
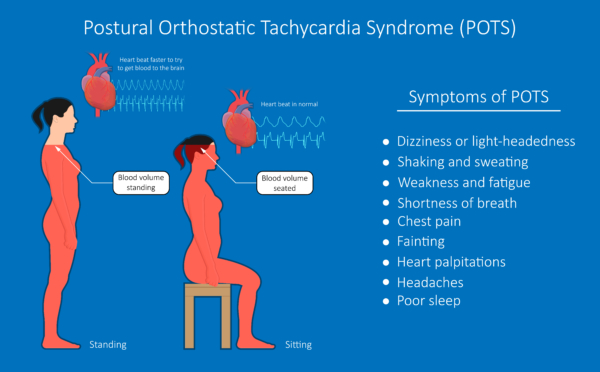
Sebbene la causa esatta della POTS nei pazienti con COVID da lungo tempo non sia chiara, potrebbe essere correlata all’impatto del virus sul sistema nervoso autonomo. È stato scoperto che SARS-CoV-2, il virus che causa COVID-19, colpisce direttamente il sistema nervoso, causando infiammazione e danni ai nervi che regolano la frequenza cardiaca, la pressione sanguigna e altre funzioni autonomiche.
Non esiste una cura nota per la POTS, ma i medici possono prescrivere farmaci per aiutare a gestire i sintomi, come beta-bloccanti, fludrocortisone e midodrina.
“I pazienti che sperimentano questo problema potrebbero non essere consapevoli che può essere un sintomo di COVID lungo e disautonomia e potrebbero sentirsi preoccupati per ciò che stanno vedendo”, ha aggiunto il dottor Sivan, sottolineando che i medici stessi potrebbero non essere consapevoli del legame tra COVID lungo e acrocianosi. .
Quasi 2 persone su 3 affette da COVID da lungo tempo soffrono di disfunzione autonomica
Secondo un sondaggio della KFF, precedentemente nota come Kaiser Family Foundation, un’organizzazione di ricerca sulla politica sanitaria, circa il 28% delle persone infette da COVID-19 sviluppa sintomi COVID a lungo termine. Per la maggior parte, i sintomi si risolvono, ma l’11% rimane con COVID persistente e lungo.
Un sondaggio online separato su oltre 2.300 adulti con COVID lungo ha rilevato che il 67% aveva una disfunzione del sistema nervoso autonomo da moderata a grave. Ciò non era correlato alla gravità della loro malattia iniziale da COVID-19, suggerendo che la disfunzione autonomica è altamente prevalente nei pazienti con COVID-19 di lunga durata. Ciò potrebbe essere dovuto all’effetto del COVID-19 su una parte vitale del sistema nervoso.
"Ricerche approfondite hanno dimostrato che il COVID lungo causa il malfunzionamento dell'interruttore principale delle dimensioni di una mandorla nel cervello chiamato ipotalamo", ha affermato il dottor Jacob Teitelbaum, internista certificato ed esperto di fama nazionale nei campi della sindrome da stanchezza cronica, della fibromialgia. sonno e dolore, ha detto a The Epoch Times. L’ipotalamo non controlla solo le funzioni del sistema nervoso autonomo, ma anche il sonno e la regolazione ormonale.
Senza trattamento, esiste il rischio che la disfunzione autonomica possa diventare progressiva, ha affermato il dottor Teitelbaum. "Altre parti chiave del sistema nervoso autonomo possono iniziare a fallire insieme all'ipotalamo", ha aggiunto. “Questi includono, in particolare, il nervo vago e le fibre nervose che controllano i vasi sanguigni. Quest’ultima è chiamata neuropatia delle piccole fibre”.
Come individuare e trattare la POTS a casa
Il dottor Teitelbaum ha descritto un semplice test a domicilio per verificare i sintomi della POTS.
Per prima cosa sdraiati per 10 minuti e controlla la frequenza cardiaca. Quindi, resta in piedi per 10 minuti nella stessa posizione, senza appoggiarti a nulla, controllando il polso ogni due minuti.
Se la frequenza cardiaca aumenta di 20 battiti al minuto o più durante i 10 minuti in piedi, indica un'intolleranza ortostatica, ha detto.
"Tuttavia, se la frequenza cardiaca aumenta di 30 bpm o più, [il test] conferma [POTS]."
Se vengono rilevati segni di POTS, il dottor Teitelbaum raccomanda approcci di auto-cura per alleviare i sintomi. Il trattamento per la POTS nei pazienti con COVID di lunga durata è simile al trattamento per i casi di POTS non-COVID, che in genere comporta cambiamenti dello stile di vita e farmaci.
Cambiamenti utili nello stile di vita possono includere un’attività fisica moderata ed evitare fattori scatenanti che peggiorano i sintomi. Indossare calze a compressione media quando si è in piedi e in giro, insieme a una maggiore assunzione di sale e acqua, sono semplici trattamenti a casa, secondo il dottor Teitelbaum.
"Le calze compressive all'altezza del ginocchio possono aiutare, ma quelle all'altezza della coscia sono migliori", ha aggiunto. Fonte: qui

Nessun commento:
Posta un commento